عوامل عفونت راه ها و عوامل انتشار بیماری های عفونی انسان و حیوانات. بیماری های عفونی: فهرست و طبقه بندی
عفونت عبارت است از نفوذ و تولید مثل یک میکروارگانیسم بیماری زا (باکتری، ویروس، تک یاخته، قارچ) در یک موجود بزرگ (گیاه، قارچ، حیوان، انسان) که به این نوع میکروارگانیسم حساس است. میکروارگانیسمی که قادر به عفونت باشد، عامل عفونی یا پاتوژن نامیده می شود.
عفونت، اول از همه، نوعی تعامل بین یک میکروب و ارگانیسم آسیب دیده است. این فرآیند در طول زمان گسترش می یابد و تنها در شرایط محیطی خاصی رخ می دهد. در تلاش برای تاکید بر وسعت زمانی عفونت، از اصطلاح "فرآیند عفونی" استفاده می شود.
بیماری های عفونی: این بیماری ها چیست و چه تفاوتی با بیماری های غیر عفونی دارند
تحت شرایط محیطی مساعد، روند عفونی درجات شدیدی از تظاهرات به خود می گیرد که در آن علائم بالینی خاصی ظاهر می شود. این درجه از تظاهرات بیماری عفونی نامیده می شود. پاتولوژی های عفونی با آسیب شناسی های غیر عفونی به روش های زیر متفاوت است:
- علت عفونت یک میکروارگانیسم زنده است. میکروارگانیسمی که باعث ایجاد یک بیماری خاص می شود، عامل ایجاد کننده آن بیماری نامیده می شود.
- عفونت ها می توانند از یک ارگانیسم آسیب دیده به یک ارگانیسم سالم منتقل شوند - این خاصیت عفونت ها مسری نامیده می شود.
- عفونت ها یک دوره نهفته (پنهان) دارند - به این معنی که بلافاصله پس از ورود پاتوژن به بدن ظاهر نمی شوند.
- آسیب شناسی های عفونی باعث تغییرات ایمنی می شوند - آنها یک پاسخ ایمنی را تحریک می کنند، همراه با تغییر در تعداد سلول های ایمنی و آنتی بادی ها، و همچنین به علت آلرژی های عفونی تبدیل می شوند.
برنج. 1. دستیاران میکروبیولوژیست معروف پل ارلیش با حیوانات آزمایشگاهی. در طلوع توسعه میکروبیولوژی، تعداد زیادی از گونه های جانوری در ویواریوم های آزمایشگاهی نگهداری می شدند. امروزه آنها اغلب به جوندگان محدود می شوند.
عوامل بیماری های عفونی
بنابراین، برای بروز یک بیماری عفونی، سه عامل ضروری است:
- میکروارگانیسم پاتوژن؛
- ارگانیسم میزبان نسبت به آن حساس است.
- وجود شرایط محیطی که در آن تعامل بین پاتوژن و میزبان منجر به بروز بیماری می شود.
بیماری های عفونی می توانند توسط میکروارگانیسم های فرصت طلب ایجاد شوند که اغلب نمایندگان میکرو فلور طبیعی هستند و تنها زمانی باعث بیماری می شوند که دفاع ایمنی کاهش یابد.

برنج. 2. کاندیدا بخشی از میکرو فلور طبیعی حفره دهان است. آنها فقط تحت شرایط خاصی باعث بیماری می شوند.
اما میکروب های بیماری زا، در حالی که در بدن هستند، ممکن است باعث بیماری نشوند - در این مورد آنها از حمل یک میکروارگانیسم بیماری زا صحبت می کنند. علاوه بر این، حیوانات آزمایشگاهی همیشه مستعد ابتلا به عفونت های انسانی نیستند.
برای رخ دادن یک فرآیند عفونی، ورود تعداد کافی میکروارگانیسم ها به بدن نیز مهم است که به آن دوز عفونی می گویند. حساسیت ارگانیسم میزبان با توجه به گونه های بیولوژیکی، جنسیت، وراثت، سن، میزان کافی تغذیه و مهمتر از همه وضعیت سیستم ایمنی و وجود بیماری های همزمان تعیین می شود.

برنج. 3. پلاسمودیوم مالاریا فقط می تواند در مناطقی پخش شود که ناقلان خاص آن، پشه های جنس آنوفل، زندگی می کنند.
شرایط محیطی نیز مهم است که در آن توسعه فرآیند عفونی تا حد امکان تسهیل می شود. مشخصه برخی از بیماری ها فصلی است، برخی از میکروارگانیسم ها فقط می توانند در آب و هوای خاصی وجود داشته باشند و برخی به ناقلین نیاز دارند. اخیراً شرایط محیط اجتماعی برجسته شده است: وضعیت اقتصادی، شرایط زندگی و کار، سطح توسعه مراقبت های بهداشتی در ایالت، ویژگی های مذهبی.
فرآیند عفونی در دینامیک
توسعه عفونت با دوره کمون شروع می شود. در این دوره، هیچ تظاهراتی از وجود یک عامل عفونی در بدن وجود ندارد، اما عفونت قبلا رخ داده است. در این مدت، پاتوژن به تعداد معینی تکثیر می شود یا مقدار آستانه ای سم آزاد می کند. مدت این دوره بستگی به نوع پاتوژن دارد.
به عنوان مثال، با انتریت استافیلوکوک (بیماری که هنگام خوردن غذای آلوده رخ می دهد و با مسمومیت شدید و اسهال مشخص می شود)، دوره کمون از 1 تا 6 ساعت طول می کشد و با جذام می تواند چندین دهه ادامه یابد.

برنج. 4. دوره نهفتگی جذام می تواند سال ها طول بکشد.
در بیشتر موارد 2-4 هفته طول می کشد. اغلب، اوج عفونت در پایان دوره کمون رخ می دهد.
دوره پرودرومال دوره ای از پیش سازهای بیماری است - علائم مبهم و غیر اختصاصی مانند سردرد، ضعف، سرگیجه، تغییر در اشتها، تب. این دوره 1-2 روز طول می کشد.

برنج. 5. مالاریا با تب مشخص می شود که خواص ویژه ای در اشکال مختلف بیماری دارد. بر اساس شکل تب، می توان نوع پلاسمودیوم را که باعث آن شده است، فرض کرد.
پرودروم با دوره ای در اوج بیماری همراه می شود که با ظهور علائم بالینی اصلی بیماری مشخص می شود. این می تواند به سرعت توسعه یابد (سپس آنها از شروع حاد صحبت می کنند) یا به آرامی و کند. مدت زمان آن بسته به وضعیت بدن و توانایی های پاتوژن متفاوت است.

برنج. 6. مری تیفوئید که به عنوان آشپز کار می کرد، ناقل سالم باسیل های تب حصبه بود. او بیش از نیم هزار نفر را به تب حصبه مبتلا کرد.
بسیاری از عفونت ها با افزایش دما در این دوره مشخص می شوند که با نفوذ به خون مواد به اصطلاح تب زا همراه است - موادی با منشاء میکروبی یا بافتی که باعث تب می شوند. گاهی اوقات افزایش دما با گردش خود پاتوژن در جریان خون همراه است - این وضعیت باکتریمی نامیده می شود. اگر در همان زمان میکروب ها نیز تکثیر شوند، از سپتی سمی یا سپسیس صحبت می کنند.

برنج. 7. ویروس تب زرد.
پایان فرآیند عفونی نتیجه نامیده می شود. گزینه های نتیجه زیر وجود دارد:
- بازیابی؛
- نتیجه کشنده (مرگ)؛
- انتقال به شکل مزمن؛
- عود (عود مجدد به دلیل پاکسازی ناقص پاتوژن از بدن)؛
- انتقال به حامل میکروبی سالم (فردی بدون اینکه بداند حامل میکروب های بیماری زا است و در بسیاری از موارد می تواند دیگران را آلوده کند).

برنج. 8. پنوموسیستیس قارچ هایی هستند که عامل اصلی پنومونی در افراد مبتلا به نقص ایمنی هستند.
طبقه بندی عفونت ها

برنج. 9. کاندیدیازیس دهان شایع ترین عفونت درون زا است.
با توجه به ماهیت پاتوژن، عفونت های باکتریایی، قارچی، ویروسی و تک یاخته ای (ناشی از تک یاخته ها) متمایز می شوند. بر اساس تعداد انواع پاتوژن، آنها متمایز می شوند:
- تک عفونت - ناشی از یک نوع پاتوژن؛
- عفونت های مختلط یا مختلط - ناشی از چندین نوع پاتوژن؛
- ثانویه - در پس زمینه یک بیماری از قبل موجود رخ می دهد. یک مورد خاص عفونت های فرصت طلب ناشی از میکروارگانیسم های فرصت طلب در زمینه بیماری هایی است که با نقص ایمنی همراه است.
بر اساس منشأ آنها متمایز می شوند:
- عفونت های اگزوژن، که در آن پاتوژن از خارج وارد می شود.
- عفونت های درون زا ناشی از میکروب هایی که قبل از شروع بیماری در بدن وجود داشتند.
- خود عفونت ها عفونت هایی هستند که در آنها خود عفونت با انتقال عوامل بیماری زا از یک مکان به مکان دیگر رخ می دهد (به عنوان مثال، کاندیدیازیس دهان ناشی از ورود قارچ از واژن با دست های کثیف).
با توجه به منبع عفونت موارد زیر وجود دارد:
- آنتروپونوزها (منبع - انسان)؛
- زئونوزها (منبع: حیوانات)؛
- آنتروپوزونوزها (منشا می تواند انسان و حیوان باشد)؛
- ساپرونوزها (منبع - اشیاء محیطی).
بر اساس محل پاتوژن در بدن، عفونت های موضعی (محلی) و عمومی (عمومی) تشخیص داده می شوند. با توجه به مدت زمان فرآیند عفونی، عفونت های حاد و مزمن تشخیص داده می شوند.

برنج. 10. مایکوباکتریوم جذام. جذام یک آنتروپونوز معمولی است.
پاتوژنز عفونت ها: طرح کلی توسعه فرآیند عفونی
پاتوژنز مکانیسم توسعه آسیب شناسی است. پاتوژنز عفونت ها با نفوذ پاتوژن از طریق دروازه ورودی - غشاهای مخاطی، پوشش آسیب دیده، از طریق جفت آغاز می شود. سپس میکروب به طرق مختلف در سراسر بدن پخش می شود: از طریق خون - هماتوژن، از طریق لنف - به صورت لنفوژن، در امتداد اعصاب - از راه عصبی، در طول طول - تخریب بافت های زیرین، در طول مسیرهای فیزیولوژیکی - برای مثال، در امتداد دستگاه گوارش یا دستگاه تناسلی. محل نهایی پاتوژن به نوع و تمایل آن به نوع خاصی از بافت بستگی دارد.
پس از رسیدن به محل محلی سازی نهایی، پاتوژن یک اثر بیماری زا اعمال می کند، ساختارهای مختلف را به صورت مکانیکی، با مواد زائد یا با انتشار سموم آسیب می رساند. جداسازی پاتوژن از بدن می تواند با ترشحات طبیعی رخ دهد - مدفوع، ادرار، خلط، ترشحات چرکی، گاهی اوقات با بزاق، عرق، شیر، اشک.
روند اپیدمی
یک فرآیند اپیدمی، فرآیند انتشار عفونت در بین جمعیت است. حلقه های زنجیره اپیدمی عبارتند از:
- منبع یا مخزن عفونت؛
- مسیر انتقال؛
- جمعیت پذیرنده

برنج. 11. ویروس ابولا.
یک مخزن با منبع عفونت تفاوت دارد زیرا پاتوژن در فاصله بین اپیدمی ها در آن تجمع می یابد و تحت شرایط خاصی به منبع عفونت تبدیل می شود.
راه های اصلی انتقال عفونت:
- مدفوع - دهان - با مواد غذایی آلوده به ترشحات عفونی، دست.
- هوابرد - از طریق هوا؛
- قابل انتقال - از طریق یک حامل؛
- تماس - جنسی، از طریق لمس، از طریق تماس با خون آلوده و غیره.
- Transplacental - از یک مادر باردار به یک کودک از طریق جفت.

برنج. 12. ویروس آنفولانزا H1N1.
عوامل انتقال اشیایی هستند که در گسترش عفونت نقش دارند، به عنوان مثال، آب، غذا، وسایل خانه.
بر اساس پوشش یک منطقه خاص توسط فرآیند عفونی، موارد زیر متمایز می شوند:
- اندمیک ها عفونت هایی هستند که به یک قلمرو محدود "گره خورده اند".
- اپیدمی ها بیماری های عفونی هستند که مناطق وسیعی (شهر، منطقه، کشور) را پوشش می دهند.
- همه گیری ها همه گیری هایی هستند که چندین کشور و حتی قاره را در بر می گیرند.
بیماری های عفونی سهم شیر از همه بیماری هایی که بشریت با آن مواجه است را تشکیل می دهد. آنها از این جهت خاص هستند که در طول آنها فرد از فعالیت حیاتی موجودات زنده رنج می برد، البته هزاران بار کوچکتر از خودش. پیش از این، آنها اغلب به مرگ پایان می دادند. علیرغم این واقعیت که امروزه توسعه پزشکی امکان کاهش چشمگیر میزان مرگ و میر فرآیندهای عفونی را فراهم کرده است، باید هوشیار بود و از ویژگی های وقوع و توسعه آنها آگاه بود.
21903 0
عفونت های بیمارستانی با مکانیسم های متعدد انتقال با انواع شدید (طبیعی و مصنوعی)، انواع فرعی و انواع مشخص می شوند.
مکانیسم های انتقال طبیعی که حفظ پاتوژن را به عنوان یک گونه بیولوژیکی تضمین می کند، علاوه بر قطرات هوا، مدفوعی-دهانی، تماسی-خانگی و قابل انتقال (قابل انتقال)، شامل عفونت عمودی جنین از مادر در طول رشد داخل رحمی (سرخچه، توکسوپلاسموز، سیفلیس، عفونت HIV) و عفونت در هنگام زایمان (سواک، عفونت HIV، هپاتیت ویروسی تزریقی).
در شرایط مدرن، مکانیزم انتقال مصنوعی جدید (از لاتین artifitiale - مصنوعی)، که به طور مصنوعی توسط پزشکی ایجاد شده است، بسیار مهم است. تشدید آن است که مشکل عفونت های بیمارستانی را در بین کارکنان پزشکی و بیماران در ارتباط با ارائه مراقبت های پزشکی در بیمارستان ها، کلینیک های سرپایی و در منزل تشدید کرده است. مکانیسم مصنوعی انتقال شامل انواع مختلفی است که عمدتاً با روش های تهاجمی تشخیصی و درمانی تهاجمی همراه است و کمتر با دستکاری های غیرتهاجمی (روش های استنشاقی) همراه است.
تعداد روشهای تهاجمی و اهمیت مکانیسم انتقال مصنوعی در جهان به دلیل فنیسازی پزشکی، افزایش تعداد روشهای پیچیده تشخیصی و درمانی و دشواری ضدعفونیسازی انواع خاصی از تجهیزات در حال افزایش است. عفونت با هپاتیت B، C و عفونت HIV در طی دستکاریهای اولیه (خونگیری، تزریق)، در طی مراحل پیچیدهتر (ونکسیون و کاتتریزاسیون عروقی) و مسئولیتپذیر (بیوپسی و پیوند بافتها، اندامها، مغز استخوان) امکانپذیر است.
خطر عفونت در هنگام انتقال خون و اجزای آن وجود دارد، زیرا در شرایط مدرن خون فقط برای تعداد محدودی از عفونت ها (عفونت HIV، هپاتیت B، C، سیفلیس) آزمایش می شود. خون برای هپاتیت G، لوسمی سلول T رتروویروسی، عفونت های تبخال، توکسوپلاسموز، عفونت های پریون و سایر بیماری ها در عمل معمول پزشکی آزمایش نمی شود. قرنطینه خون، که به شدت احتمال ابتلا به عفونت HIV و هپاتیت ویروسی تزریقی را کاهش می دهد، به طور گسترده انجام نمی شود.
نقض قوانین کار می تواند منجر به بروز عفونت های بیمارستانی در کارکنان و بیماران در حین انجام اقدامات دندانپزشکی (درمان بیماری پریودنتال، کشیدن دندان) و لیزر درمانی داخل وریدی، طب سوزنی و لقاح مصنوعی، نصب بریج ها در حین پروتز دندان و پروتزهای مفصلی شود. مداخلات جراحی عمدتاً در بروز عفونت بیرونی نقش دارند.
روشهای معاینه و درمان آندوسکوپی، علیرغم اطلاعرسانی، کارایی و تهاجم کم، میتوانند منجر به عفونت هلیکوباکتریوزیس، سل، هپاتیت B، C، D، G شوند (خون مخفی با آزمایش آزوپیرام در سطح بیرونی تجهیزات آندوسکوپی شناسایی شد. در صورت عدم وجود ضربه قابل مشاهده به غشاهای مخاطی و تماس با خون).
پرسنل پزشکی می توانند مکانیسم مصنوعی انتقال عفونت های بیمارستانی را با استفاده از تجهیزات ضدعفونی و استریل کردن ابزار آندوسکوپی قطع کنند: نصبی برای ضدعفونی آندوسکوپ ها (UDE-1-KRONT) که پردازش با کیفیت بالای آندوسکوپ ها را تضمین می کند و عفونت بیماران را کاملاً از بین می برد. و پرسنل پزشکی، ظروف ساخته شده از پلی پروپیلن مقاوم در برابر ضربه، مقاوم در برابر مواد شیمیایی و مقاوم در برابر حرارت برای ضدعفونی شیمیایی و استریل کردن ابزار در انواع و اندازه های مختلف ("KDS-KRONT").
استفاده از ونتیلاتور در عین نجات جان افراد، گاهی باعث افزایش تعداد عفونت های بیمارستانی به ویژه ذات الریه می شود. مکانیسم های مصنوعی و طبیعی انتقال عفونت اغلب با هم ترکیب می شوند.
اقدامات برای شکستن مکانیسم انتقال باید شامل اقداماتی برای سرکوب انواع فرعی و انواع مکانیسم های انتقال طبیعی و مصنوعی باشد (شکل 1، 2).
برنج. 1. مکانیسم های انتقال عفونت ها.

برنج. 2. انواع مکانیسم مصنوعی انتقال عفونت.
هر مکانیزم انتقال با عوامل انتقال خاص و ترکیب آنها - مسیرهای انتقال مشخص می شود.
لازم به ذکر است که اجرای مکانیسم انتقال هوابرد بسیار آسان است، جایی که عامل انتقال یک محیط جهانی است - هوا حاوی قطرات ریز مخاط دستگاه تنفسی و ذرات آئروسل خشک شده است. در این مورد، مسیرهای انتقال قطرات هوا و گرد و غبار معلق در هوا است. تصادفی نیست که کارکنان پزشکی (اگر واکسینه نشده باشند و پروفیلاکسی اورژانسی دریافت نکرده باشند) به سرعت درگیر فرآیند اپیدمی در هنگام ورود عفونت های دستگاه تنفسی به بیمارستان می شوند.
انتقال عفونت از طریق هوا می تواند با استفاده از محصولات بهداشت شخصی مانند ماسک و تجهیزات ضد عفونی و تصفیه هوا توسط پرسنل مراقبت های بهداشتی قطع شود. در دسترس ترین و مؤثرترین روش ضد عفونی هوا در حضور مردم استفاده از تابش دهنده های باکتری کش فرابنفش مدرن نوع بسته است - دستگاه های چرخشی که جریان هوا را فیلتر می کنند.
طیف وسیع تری از عوامل انتقال از طریق مکانیسم انتقال مدفوع-دهانی (دست ها، محصولات غذایی، آب، اقلام خانگی، اقلام خانگی) عمل می کنند، مسیرهای انتقال مربوطه عبارتند از تماس با خانه، غذا، آب. در این موارد رعایت نکات بهداشتی و بهداشتی توسط پرسنل پزشکی مانعی برای گسترش عفونت های روده ای ایجاد می کند.
با مکانیسم انتقال تماس با خانواده، عفونت از طریق دست ها، وسایل خانه و مراقبت از بیمار منتقل می شود. راه های انتقال: تماس خانگی و تماس جنسی. و در این شرایط رعایت الزامات بهداشتی و سبک زندگی سالم، خنثی سازی اثرات عوامل و راه های انتقال را ممکن می سازد.
در یک مکانیسم قابل انتقال، بندپایان به عنوان عوامل انتقال عمل می کنند. در رابطه با عفونت های بیمارستانی و بسیاری از عفونت های اکتسابی جامعه، صحبت از مکانیسم انتقال منتقله از طریق خون صحیح تر است، جایی که عامل انتقال اشیاء حاوی ذرات خون در نتیجه میکروتروما، بریدگی، خونریزی لثه و غیره است.
با یک مکانیسم مصنوعی، عوامل انتقال می تواند ابزار پزشکی، داروها، مواد، اشکال دارویی، خون و اجزای آن، پیوند اعضا و بافت، داروهای غدد درون ریز باشد.
دست های آلوده به پاتوژن های مختلف به عنوان عاملی در انتقال عفونت های روده ای، خونی و خارجی در اکثر مکانیسم های انتقال عمل می کنند. دستان کارکنان پزشکی به تشدید مکانیسم انتقال مصنوعی کمک می کند. دستهای ناکافی شسته شده و بهدرستی درمان نشده، با دستکشهای تمیز محافظت نمیشوند، در هنگام معاینه بیماران، لمس نواحی عملشده بدن و انجام اقدامات تهاجمی تشخیصی و درمانی به انتقال عفونتهای بیمارستانی التهابی چرکی کمک میکنند.
تمیز کردن کامل دست ها و خنثی سازی اثرات عوامل مختلف انتقال در طی مکانیسم های انتقال طبیعی و مصنوعی، پیشگیری موفق تری از عفونت های بیمارستانی را در پرسنل پزشکی و بیماران فراهم می کند.
مهم در قطع مکانیسم مصنوعی انتقال عفونت های بیمارستانی، ایمنی نه تنها در هنگام جمع آوری مواد بیولوژیکی، بلکه در هنگام حمل و نقل آنها است. این مشکل را می توان با یک ظرف ذخیره سازی ("UKP-KRONT") حل کرد که ایمنی بهداشتی و اپیدمیولوژیکی را در طول حمل و نقل مواد بیولوژیکی تضمین می کند.
بخش جدایی ناپذیر کار یک پرستار نگهبان که بخش قابل توجهی از زمان را به خود اختصاص می دهد، چیدمان و توزیع داروها است. استفاده از کیس دارویی ("جعبه تبلت-KRONT") به بهبود رژیم بهداشتی و اپیدمیولوژیک در بخش و بهبود فرهنگ مراقبت از بیمار کمک می کند.
N.A.Semina، E.P.Kovaleva، V.G.Akimkin، E.P.Selkova، I.A.Khrapunova
ظهور یک بیماری عفونی و ایجاد یک اپیدمی زمانی امکان پذیر است 3 عامل وجود دارد:
1. منبع عفونت (آلودگی).
2. مکانیسم انتقال عفونت.
3. ارگانیسم حساس (انسان).
1. منابع عفونت افراد و حیوانات آلوده هستند - اینها میزبان های طبیعی پاتوژن های بیماری های عفونی هستند که از آنها میکروارگانیسم های بیماری زا به افراد سالم منتقل می شوند.
در مواردی که منبع پاتوژن یک فرد آلوده باشد، صحبت می کنیم بیماری های عفونی انسانییا آنتروپونوزها
در مواردی که منبع آلودگی حیوانات و پرندگان مختلف باشد، صحبت می کنیم عفونت های مشترک بین انسان و دامیا زئونوزها
2. تحت مکانیسم انتقال میکروب های بیماری زا به عنوان مجموعه ای از روش های تثبیت شده تکاملی شناخته می شوند که حرکت یک پاتوژن زنده را از یک ارگانیسم آلوده به یک موجود سالم تضمین می کند. این فرآیند شامل سه مرحله است:
پاتوژن آزاد شده از بدن بیمار یا حامل، پس از حرکت در فضا وارد بدن سالم می شود. اشیاء محیط خارجی، از جمله حامل های زنده، که با کمک آنها عامل بیماری زا در فضا از منبع عفونت به بدن سالم حرکت می کند، نامیده می شود. عوامل انتقالیا راه های انتشار عفونت.
راه های انتقال عفونت به گروه های زیر دسته بندی می شوند:
- انتقال مدفوعی - دهانی -پاتوژن با مدفوع از بدن بیمار دفع می شود، عفونت از طریق دهان با غذا یا آب آلوده رخ می دهد.
- مسیر انتقال هوا (انتقال از طریق هوا) –عامل بیماری در هنگام نفس کشیدن، صحبت کردن، سرفه، عطسه بیمار آزاد می شود، عفونت از طریق دستگاه تنفسی فوقانی با قطرات مخاط یا ذرات گرد و غبار رخ می دهد.
- مسیر انتقال تماس –پاتوژن از طریق پوست بیرونی با تماس مستقیم (تماس مستقیم) یا از طریق اشیاء خارجی منتقل می شود.
- مسیر انتقال -انتقال عوامل بیماری زا توسط حشرات: شپش، کک، کنه، پشه، مگس و غیره، در حالی که حشرات می توانند ناقل مکانیکی میکروب ها باشند یا عامل بیماری زا را از طریق نیش به انسان منتقل کنند.
3. حساسیت بدن - خاصیت بیولوژیکی بافت های بدن انسان یا حیوان برای اینکه محیطی بهینه برای انتشار یک پاتوژن بیماری باشد و به معرفی پاتوژن توسط یک فرآیند عفونی در اشکال مختلف تظاهرات آن پاسخ دهد.
فعالیت فرآیند اپیدمی تحت تأثیر شرایط طبیعی و اجتماعی تغییر می کند. تأثیر شرایط اجتماعی بر روند اپیدمی در مقایسه با تأثیر شرایط طبیعی چشمگیرتر است.
شرایط اجتماعی یعنی:تراکم جمعیت، شرایط مسکن، بهبود بهداشتی و جمعی مناطق پرجمعیت، رفاه مادی، شرایط کار، سطح فرهنگی مردم، فرآیندهای مهاجرت، شرایط مراقبت های بهداشتی و غیره.
شرایط طبیعی شاملآب و هوا، چشم انداز، گیاهان و جانوران، وجود کانون های طبیعی بیماری های عفونی، بلایای طبیعی و غیره.
یکی از این سه مورد را گم کرده است عواملگسترش بیماری های عفونی را غیرممکن می کند. فقط در برخی بیماری ها مانند هاری، سیفلیس، سوزاک، ایدز و ... انتقال میکروب ها از طریق تماس مستقیم صورت می گیرد، یعنی. در حین گاز گرفتن، در حین مقاربت و غیره، که در آن دو عامل دخیل هستند - منبع عفونت و ارگانیسم حساس.
چنین اشیاء بزرگی در داخل بدن اغلب منجر به ناراحتی قابل توجهی می شود:

- وضعیت کاملاً ناپایدار شکم: نفخ، درد، مدفوع ناپایدار، یبوست مکرر.
- تظاهرات آلرژیک: بثورات یا آبریزش بینی؛
- ضعف عمومی و از دست دادن اشتها؛
- اختلال خواب و در نتیجه افزایش تحریک پذیری؛
- افزایش کم خونی پوست؛
- تنگی نفس و مشکلات تنفسی؛
- سرفه خشک، گاهی اوقات با تولید خلط؛
- غدد لنفاوی بزرگ شده؛
- کبد بزرگ شده
توسعه بیماری
تخم های آسکاریس به طرز شگفت انگیزی قابل دوام هستند: آنها حتی در زیر برف زندگی می کنند، علاوه بر این، حتی دمای 30 درجه زیر صفر آنها را نمی کشد. اما در این حالت تخمک بارور نشده نمی تواند باعث بیماری شود. اما دمای بالای 38 درجه لارو را کاملاً از بین می برد.
بلوغ تخم به طور انحصاری در خاک اتفاق می افتد. بیشتر عفونت ها در تابستان یا اوایل پاییز و در طول دوره رسیدن محصول رخ می دهد.
لارو کرم چگونه منتقل می شود؟ به محض اینکه دما و رطوبت به مقدار مطلوب برای رسیدن برسد، تخم های بارور شده به یک لارو کامل تبدیل می شوند. اکنون کرم گرد متحرک است و در حال حاضر قادر به ایجاد بیماری است.
این بیماری تنها زمانی امکان پذیر است که تخم های بارور بالغ وارد مری شوند.
پس از ورود به بدن، لارو به دیواره های روده می رود، از آنجا وارد مویرگ ها می شود، جایی که همراه با خون از طریق سیستم گردش خون بدن حرکت می کند: از عروق مزانتریک به ورید باب کبد. ، جایی که کرم های گرد ابتدا تلاش می کنند.
- در کبد؛
- در ریه ها (با حضور آنها در ریه ها باعث سرفه دردناک می شوند).
- در پانکراس؛
- در عضله قلب
لاروها می توانند در هر اندامی باقی بمانند.
- باعث ایجاد واکنش آلرژیک به دلیل آلرژی زایی شدید محصولات زائد می شود.
- لاروها بسیار متحرک هستند و اغلب از نظر فیزیکی به دیواره های روده و مویرگ ها آسیب می رسانند.
علل عفونت با آسکاریازیس

با جمع بندی تمام موارد فوق، می توان نتیجه گرفت که اگر با غذا از ورود مدفوع، شن، خاک، آب و سایر محصولات غیر غذایی که ممکن است حاوی لارو کرم گرد هستند جلوگیری کنید، عفونت به طور مطلق از شما و عزیزانتان جلوگیری می کند.
در تاریخ پزشکی مواردی از عفونت داخل رحمی با این بیماری وجود داشته است. چنین مواردی بسیار نادر است و آسکاریس به هیچ وجه از طریق شیر منتقل نمی شود، بنابراین جنین در معرض خطر نیست و مادر باید با در نظر گرفتن عواقب احتمالی درمان دارویی برای آسکاریازیس منتظر درمان باشد.
آلودگی به کرم می تواند مشکلات دیگری را در بدن ایجاد کند. آسکاریازیس منجر به موارد زیر می شود:
- توسعه پنومونی؛
- فرآیندهای التهابی در دستگاه صفراوی؛
- اختلالات کلیه و مغز؛
- آپاندیسیت؛
- انسداد مجاری اشکی
در موارد بسیار نادر (0.5٪ از 100٪ موارد)، لارو کرم گرد می تواند نفوذ کند:
- قلب؛
- دستگاه تناسلی ادراری؛
- مجاری صفراوی و مثانه؛
- طحال;
- گوش و چشم
عفونت کودکان کوچک به کرم های گرد می تواند باعث تاخیر در رشد ذهنی و جسمی شود.
علائم آسکاریازیس
کرم گرد با جذب مواد مغذی در نظر گرفته شده برای میزبان، محصولات متابولیک و سموم را در بدن انسان آزاد می کند که بزرگسالان و کودکان با آن تجربه می کنند:
- بی حالی
- حالت تهوع بعد از غذا خوردن؛
- کمبود اشتها یا افزایش مداوم گرسنگی.
ترجیحات طعم تغییر می کند، لهجه های طعم تغییر می کند - عدم تحمل به غذاها و ظروف خاص ظاهر می شود. اغلب تأخیر و اختلال در مدفوع، نفخ وجود دارد.
آسکاریازیس می تواند باعث واکنش های دیسپتیک به سموم شود که منجر به افزایش دما می شود. کودکان آلوده به کرم ها بی حال به نظر می رسند و اغلب دمدمی مزاج هستند. ترشحات سمی کرم های گرد می تواند باعث واکنش آلرژیک به شکل بثورات پوستی شود. سیستم ایمنی نوزادان به دلیل کمبود ویتامین ها و مواد معدنی سرکوب می شود. بدون علائم سرماخوردگی، موارد زیر ممکن است رخ دهد: عرق کردن، سرفه و تنگی نفس. حتی یک مادر شیرده می تواند سموم سمی را از طریق شیر مادر به نوزاد خود منتقل کند.
ویژگی های ساختار خارجی و داخلی کرم های گرد
اینها موجودات دوجنسه هستند. تفاوت بین نرها و ماده ها در درجه اول در اندازه بیان می شود که بین 20 تا 40 سانتی متر متغیر است. نرها را می توان با خم شدن مشخصه در انتهای عقب بدن در جهت شکمی تشخیص داد.
وجود پوششهای بیرونی مقاوم مانند کوتیکول، کرمها را از لیز آنزیمهای گوارشی محافظت میکند و باعث تشکیل آنتیآنزیمها در سطح بدن کرم گرد میشود. سلولهای لمسی واقع در غدهها و حفرهها حساسیت شیمیایی به کرمها میدهند که به لطف آن کرمهای گرد داخل بدن انسان میتوانند مکان بهینه را در یک یا آن حلقه روده پیدا کنند. هلمینت ها یک حفره بدن با مایع در داخل ایجاد می کنند که به همه نماتدها خاصیت ارتجاعی می دهد. محتویات حفره حمل و نقل مواد و تبادل گاز را تسهیل می کند و اندام های داخلی در آن قرار دارند.

اندام های داخلی کرم گرد انسان ساختار خاصی دارد (عکس بالا را ببینید):
یکی از مهم ترین سازگاری های تطبیقی، ویژگی های دستگاه تناسلی کرم گرد انسان است. اندام های تناسلی دوپایه ماده و نر روزانه بیش از 200 هزار تخم تولید می کنند. مانند همه ژئوکرم ها، این کرم ها با افزایش باروری مشخص می شوند، زیرا کرم های گرد انسان ماده دارای 2 تخمدان کشیده و مسطح متصل به 2 رحم هستند و نرها دارای یک بیضه رشته ای دراز هستند.
کرمهای گرد ماده تخمهایی میگذارند که با مدفوع به محیط خارجی رها میشوند. زیگوت کرم گرد که با پوشش های متراکم محافظت می شود، باید از بدن انسان به زمین بیفتد. چرخه زندگی پیچیده ژئولمینت ها شامل مراحل زندگی ویژه تولید مثل و مهاجرت است.

تخم کرم گرد قبل از ورود به بدن میزبان در محیط بالغ می شود. اغلب روی ذرات خاک، سبزیجات شسته نشده، محصولات سبز در پارامترهای دمایی خاص (12-37 درجه سانتیگراد) و رطوبت خاک (نه کمتر از 5-8٪) حفظ می شود. در طول فصل گرم، لارو در داخل تخم تشکیل می شود که اکسیژن تنفس می کند. از طریق دست های کثیف، آب خام و غذاهای با منشاء گیاهی، به روده کوچک نفوذ می کند.
یک محیط قلیایی به حل شدن پوسته ها و رهایی لارو کرم گرد انسان از پوشش کمک می کند. برای تبدیل شدن به یک بزرگسال بالغ جنسی، باید وارد ریه ها شود: مرحله بعدی رشد فقط در شرایط هوازی انجام می شود. با انتهای الاستیک تیز بدن خود، ژئوهلمینت در اپیتلیوم مخاطی لوله روده سوراخ شده و وارد مجرای عروق خونی می شود. همراه با جریان خون از حفره های قلب عبور کرده و به ریه ها می رسد. چرخه تقریباً کامل شده است، کرم گرد جوان باید به دستگاه گوارش بازگردد.
در شب، زمانی که مالک خواب است، ژئوهلمینت از طریق مجاری تنفسی به نای نفوذ می کند. هنگام سرفه وارد حلق و حفره دهان می شود. هنگامی که بزاق بلعیده می شود، لارو به مری وارد معده می شود و در نهایت در روده می نشیند. زیستگاه داخلی کرم گرد انسان به آن اجازه می دهد تا حدود یک سال زندگی کند.
 خطر آلودگی کرمی نه تنها در مسمومیت یک بزرگسال و یک کودک توسط محصولات سمی واکنش های متابولیک است. لارو به لطف فیبرهای عضلانی پوستی به خوبی توسعه یافته و فشار داخل حفره ای بدن الاستیک، به راحتی در برابر حرکات پریستالتیک لوله روده و جریان خون مقاومت می کند. مواد سیتولیتیک آزاد شده نفوذ کرم های گرد را به بافت ها تسهیل می کند، بنابراین کرم های گرد به طور فعال به اندام ها و حفره های مختلف حرکت می کنند و باعث آسیب مکانیکی، انسداد روده ها و مجاری صفراوی می شوند. بزرگسالان و کودکان آلوده به کرم های گرد، قولنج روده را تجربه می کنند.
خطر آلودگی کرمی نه تنها در مسمومیت یک بزرگسال و یک کودک توسط محصولات سمی واکنش های متابولیک است. لارو به لطف فیبرهای عضلانی پوستی به خوبی توسعه یافته و فشار داخل حفره ای بدن الاستیک، به راحتی در برابر حرکات پریستالتیک لوله روده و جریان خون مقاومت می کند. مواد سیتولیتیک آزاد شده نفوذ کرم های گرد را به بافت ها تسهیل می کند، بنابراین کرم های گرد به طور فعال به اندام ها و حفره های مختلف حرکت می کنند و باعث آسیب مکانیکی، انسداد روده ها و مجاری صفراوی می شوند. بزرگسالان و کودکان آلوده به کرم های گرد، قولنج روده را تجربه می کنند.

هنگام اطمینان از تمیزی خانه ها و مبارزه با مگس ها، ساختمان های بیرونی را فراموش نکنید:
- فاضلاب در زمین های شخصی، مراتع، مراتع و آب انبارها جایی ندارد.
- حیوانات و مگس ها نباید وارد توالت های فضای باز شوند.
- لازم است ضدعفونی را با سوختن منظم دیوارهای چوبی با آب جوش و تمیز کردن به موقع حوضچه ها انجام دهید.
- هنگام استفاده از مدفوع انسان به عنوان کود، باید آنها را با قرار دادن آنها در کمپوست در پاییز از قبل تحت درمان قرار داد تا تمام تخم های کرم در زمستان منجمد شوند.
آگاهی از نحوه انتشار بیماری های عفونی نه تنها برای خودآموزی، بلکه برای محافظت از خود و خانواده و دوستانتان در برابر بیماری در صورت خطر عفونت مفید خواهد بود.
انتقال عفونت: مراحل و منابع
مکانیسم انتقال راهی است که در آن یک پاتوژن از یک منبع آلوده به یک ارگانیسم حساس حرکت می کند. این روند البته یک شبه اتفاق نمی افتد. ابتدا باید پاتوژن به نحوی از منبع آلوده رها شود، سپس برای مدت معینی در محیط یا حیوان واسطه باقی بماند و تنها پس از آن به روشی خاص وارد ارگانیسم حساس شود.
همه چیز از منبع شروع می شود. در اپیدمیولوژی، به طور کلی پذیرفته شده است که منابع عفونت فقط می توانند اشیایی باشند که در آنها زیستگاه طبیعی، تولید مثل و سپس انتشار پاتوژن ها از طریق فرآیندهای فیزیولوژیکی امکان پذیر است. افراد یا حیوانات آلوده - این مکانیسم انتقال عفونت با نحوه انتقال بیشتر بیماری تعیین می شود.
مسیرها و مکانیسم های عفونت
راه های انتقال عفونت اشیایی با طبیعت بی جان هستند که زیستگاه طبیعی این میکروب ها نیستند، اما به طور فعال در انتقال آنها نقش دارند. این عمدتاً هوا و آب، وسایل خانگی، غذا و خاک است - گاهی اوقات آنها به اشتباه منبع عفونت در نظر گرفته می شوند. به طور کلی، بسته به جایی که پاتوژن در ابتدا متمرکز شده است و از طریق آن آزاد می شود، مکانیسم های اصلی انتقال عفونت متمایز می شوند: آئروسل، تماس، تغذیه، انتقال.
عوامل موثر در ایجاد عفونت
تعامل بین میکروب ها و بدن انسان همیشه نه به صورت مجزا، بلکه در ترکیبی از عوامل خاص اتفاق می افتد. نه تنها مکانیسم ها و راه های انتقال عفونت مهم است، بلکه وضعیت سیستم ایمنی در زمان عفونت، دوز عامل بیماری زا، پارامترهای محیطی و نحوه ورود میکروب بیماری زا به بدن مهم است.
هر نوع میکروارگانیسم بیماری زا مطلوب ترین مکان را برای خود در بدن میزبان انتخاب می کند - جایی که فرصت زندگی موفق و همچنین انتشار بعدی در محیط و انتشار را برای او فراهم می کند. در مورد نفوذ عفونت، جالب است که از نظر تکاملی، هر پاتوژن دارای "درهای ورودی" خود، اغلب تنها، است. اینها می توانند غشاهای مخاطی سیستم تنفسی و گوارشی، پوست آسیب دیده و سیستم ادراری تناسلی باشند. اگر پاتوژن آن نه از طریق خود، بلکه از طریق دروازه های "بیگانه" که برای آن غیرمعمول است، وارد بدن انسان شود، این بیماری توسعه نمی یابد.
همچنین جالب است که برای بروز یک بیماری به تعداد معینی از عوامل بیماری زا آن نیاز است. دوز عفونی برای هر پاتوژن متفاوت است.
مکانیسم آئروسل
این رایج ترین مکانیسم انتقال عفونت است. گاهی اوقات به آن تنفسی، آسپیراسیون یا هوازی نیز می گویند، اما اغلب به این روش هوابرد می گویند. این نام به خوبی نحوه انتقال عوامل عفونی را در این مورد مشخص می کند. در ابتدا، ویروس ها یا باکتری ها در غشاهای مخاطی دستگاه تنفسی متمرکز می شوند و هنگام عطسه، سرفه یا صحبت کردن، همراه با قطرات بزاق و مخاط در هوای اطراف آزاد می شوند. پس از مدتی ماندن در آن به صورت آئروسل، عوامل بیماری زا همراه با جریان هوای استنشاقی وارد ارگانیسم حساس می شوند. علاوه بر این، اگر قطرات با اندازه نسبتاً بزرگ به سرعت ته نشین شوند، آئروسل های خوب می توانند برای مدت طولانی فعال باقی بمانند و در فواصل قابل توجهی حرکت کنند. باید روشن شود که عوامل بیماری زا را نه تنها در قطرات، بلکه در ذرات گرد و غبار نیز می توان یافت. این در مورد آن دسته از پاتوژن هایی است که در برابر خشک شدن مقاوم هستند.

مکانیسم غذایی (غذایی).
در این حالت، در بدن آلوده، عفونت در روده ها موضعی شده و با مواد زائد وارد محیط می شود. عفونت از طریق دهان، معمولاً از طریق غذا و آب آلوده رخ می دهد. عفونت می تواند از طریق دست های کثیف، از طریق مصرف گوشت و شیر حیوانات آلوده یا از طریق حشرات وارد آنها شود. این مسیر بیشتر به عنوان مکانیسم مدفوعی- دهانی انتقال عامل عفونی شناخته می شود - همچنین یک نام نسبتاً "گویا".

مسیر تماس

گزینه های مکانیزم تماس خصوصی
اغلب این مسیرهای عفونت به طور کلی به گروه های جداگانه تقسیم می شوند. اما، به طور دقیق، آنها فقط موارد خاصی از مکانیسم تماس هستند که قبلاً توضیح داده شده است. ما در مورد مسیرهای جنسی، تماس خونی و عمودی عفونت صحبت می کنیم. مسیر جنسی شامل عفونت از طریق تماس با غشاهای مخاطی دستگاه تناسلی است. مسیر Hemocontact عفونت از طریق خون آلوده یک منبع است که مستقیماً وارد جریان خون یک فرد سالم می شود. به عنوان مثال، این امر می تواند در حین انتقال خون یا در طی اقدامات پزشکی مرتبط با آسیب به پوست یا غشاهای مخاطی با ابزار غیراستریل اتفاق بیفتد. مسیر عمودی به این دلیل نامیده می شود که این مکانیسم انتقال عفونت، عبور پاتوژن از نسلی به نسل دیگر را تضمین می کند، زمانی که بیماری از طریق جفت در دوران بارداری یا در حین زایمان منتقل می شود.
مکانیسم قابل انتقال عفونت
با این مکانیسم عامل بیماری زا در خون منبع است و از طریق حشرات یعنی خون خوارها پی می برند: پشه و پشه، شپش، کنه، کک. در این مورد، حشرات به عنوان عوامل انتقال زنده عمل می کنند. علاوه بر این، در بدن برخی از آنها به سادگی تجمع عوامل بیماری زا وجود دارد، در حالی که در برخی دیگر چرخه رشد و تولید مثل آنها رخ می دهد. منطقی است که میزان آلودگی با اندازه جمعیت حشرات نسبت مستقیم دارد. عفونت معمولاً مستقیماً در حین گزش رخ می دهد، اما در صورت له شدن حشره، احتمال نفوذ پاتوژن ها به پوست آسیب دیده وجود دارد.
باید گفت که طبقه بندی فوق از مکانیسم های انتقال عوامل عفونی تا حدی مشروط است. بنابراین، برخی از منابع مکانیسم انتقال را در یک گروه جداگانه تشخیص نمی دهند، اما آن را یک نوع از تماس خون - مسیر خون در نظر می گیرند. گاهی اوقات انتقال عفونت از طریق سرنگ و سایر ابزارهای پزشکی غیر استریل نیز کاملاً منطقی به مکانیسم قابل انتقال نسبت داده می شود، مانند مسیر داخل رحمی.

نمونه هایی از بیماری های عفونی بسته به مکانیسم انتقال آنها
تعداد میکروارگانیسم های روی زمین به میلیون ها نفر می رسد. باکتری ها، ویروس ها، قارچ ها - بسیاری از آنها بی ضرر هستند، در حالی که دیگران باعث بیماری های بسیار خطرناک می شوند. منابع، مکانیسم ها و راه های انتقال عفونت در موارد بیماری های مختلف متفاوت است. بعید است که بتوان همه آنها را فهرست کرد، اما رایج ترین آنها و همچنین روش های احتمالی عفونت توسط پاتوژن های آنها ارزش دانستن دارد.

بنابراین، موارد زیر از طریق قطرات هوا منتقل می شوند: آنفولانزا، مخملک و آبله مرغان، سرخجه و سرخک، و همچنین مننژیت، لوزه، سل و غیره. همانطور که برای مسیر مدفوع-دهانی، این، به عنوان یک قاعده، مکانیسم انتقال عفونت های روده ای است: وبا، اسهال خونی، هپاتیت A، و غیره. فلج اطفال به همان روش آلوده می شود. بیماری هایی که از طریق تماس منتقل می شوند عبارتند از عفونت های مختلف پوستی، کزاز، بیماری های مقاربتی، سیاه زخم. در نهایت، مالاریا، تیفوس، طاعون و آنسفالیت از طریق انتقال - از طریق نیش حشرات خونخوار - منتقل می شوند. البته همه چیز به این سادگی نیست و بسیاری از بیماری های عفونی از طریق بیش از یک مکانیسم منتقل می شوند.

پیشگیری
انطباق با تک یاخته ها یکی از ساده ترین و مطمئن ترین راه های محافظت در برابر بیماری های عفونی به ویژه آنهایی است که از طریق تغذیه منتقل می شوند. همچنین نباید از شستشوی کامل و عملیات حرارتی کافی محصولات غذایی غافل شد. بدترین دشمنان شیوع بیماری های منتقله از هوا تهویه اتاق ها، ایزوله کردن افراد بیمار و استفاده از تماس با آنها در صورت لزوم است. برای جلوگیری از عفونت از طریق خون، لازم است، تا آنجا که ممکن است، موسسات پزشکی، سالن های تاتو و سالن های زیبایی را با دقت انتخاب کنید. قبلاً در مورد پیشگیری از عفونت های مقاربتی مطالب زیادی گفته شده است. خوب، و در نهایت، ما نمی توانیم از تقویت سیستم ایمنی به هر طریق ممکن خودداری کنیم. پیشگیری از بیماری آسان تر از درمان بعدی آن است.
 خواص شیمیایی اسید استیک
خواص شیمیایی اسید استیک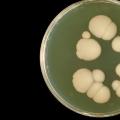 راه ها و عوامل انتشار بیماری های عفونی انسان و حیوانات
راه ها و عوامل انتشار بیماری های عفونی انسان و حیوانات علائم و درمان پوکی استخوان بین مهره ای (بین مهره ای) علائم پوکی استخوان بین مهره ای
علائم و درمان پوکی استخوان بین مهره ای (بین مهره ای) علائم پوکی استخوان بین مهره ای